La patología de la columna vertebral ocupa una parte importante de nuestra actividad, en especial tratamos casos complejos como la estenosis de canal, la espondilolistesis, la escoliosis degenerativa lumbar o las secuelas post-cirugía de hernia discal.
En este sentido consideramos muy importante disponer de los últimos avances especializados tales como la Navegación Vertebral Intraoperatoria en 3D (artículo publicado en el Journal of Spine Surgery) o el injerto autólogo con Células Madre Mesenquimales.
Cirugía con navegación en 3D
La adaptación de la tecnología 3D a la especialidad de la cirugía vertebral, esto es “la Cirugía Vertebral con Navegación Intraoperatoria en 3D” ha supuesto un avance revolucionario comparable al desarrollo de los sistemas de navegación y localización GPS utilizados en otros campos profesionales (ingeniería, aviación…). Dicha tecnología permite la reconstrucción tridimensional intraoperatoria de la zona de la columna vertebral sobre la que el cirujano realiza la intervención.
En 2013 los Dres. García Fantini, Neurocirujano, y de Casas, Cirujano Ortopédico, incorporaron por primera vez en España el sistema de navegación vertebral intraoperatoria mediante Fluoroscopio en 3D (Fluoroscopio Ziehm Vision FD Vario 3D y plataforma de navegación Stryker) para el desarrollo de su actividad quirúrgica en el Hospital Modelo de A Coruña.
¿Cómo funciona la navegación intraoperatoria en 3D?
Durante las intervenciones en quirófano y en tiempo real, el Fluoroscopio Zhiem Vario FD 3D efectúa una exploración radiológica isocéntrica de la zona vertebral, la cual es procesada mediante un software específico que realiza una reconstrucción tridimensional de la anatomía del paciente. A su vez, mediante un sistema de cámaras infrarrojas, el Navegador Stryker sincroniza los instrumentos y movimientos del cirujano con la anatomía del paciente, de manera a guiarlo en la ubicación espacial precisa y necesaria en la técnica quirúrgica.
Gracias a este sistema el cirujano tiene la posibilidad de visualizar espacialmente las diferentes estructuras vertebrales (pedículos, canal vertebral) optimizando así la seguridad y precisión en la colocación de los sistemas de fijación pedicular o prótesis.
Numerosas comunicaciones científicas, entre ellas la publicación de los Dres. García Fantini y de Casas en la revista internacional Journal of Spine Surgery avalan los superiores resultados, mayor precisión y seguridad, de la cirugía vertebral navegada en 3D frente a la tradicional con sistema de fluoroscopio en 2D.
Las ventajas de la cirugía vertebral “guiada por la imagen” son particularmente importantes cuando se trata de patologías complejas tales como desviaciones escolióticas, inestabilidades y listesis vertebrales, fracturas, tumores o enfermedades degenerativas. De modo especial, esta tecnología aporta seguridad y precisión en los casos de revisión quirúrgica de la denominada “cirugía fallida de la espalda”, tales como las inestabilidades postcirugía de hernia discal, fracasos de artrodesis… en donde los procedimientos quirúrgicos previos han podido alterar la normal anatomía de las estructuras vertebrales y nerviosas.
Finalmente y no menos importante es que la cirugía vertebral navegada reduce la exposición radiológica intraoperatoria tanto del paciente como del equipo quirúrgico.
Prótesis cervical ¿Móvil - fija? ¿Artroplastia - artrodesis?
El disco cervical es la unión elástica y amortiguadora situada entre las vértebras, permitiendo así el movimiento estable de la cabeza sobre el tronco, y en continuidad con las vértebras protege tanto la médula espinal como los nervios raquídeos.
Los discos pueden experimentar diversas alteraciones, las más comunes la hernia discal y la degeneración artrósica, las cuales son el origen de diferentes manifestaciones clínicas:
Cervicalgia: dolor cervical y limitación de los movimientos del cuello.
Braquialgia: dolor irradiado por el brazo hasta la mano con afectación de la sensibilidad, pérdida de fuerza, torpeza en la mano.
Cuadro de “estenosis de canal cervical” por compresión de la médula.
En casos severos, sobre todo cuando existe compresión de la médula o los nervios raquídeos, se plantea de la indicación de tratamiento quirúrgico con el fin de descomprimir las estructuras nerviosas afectadas y estabilizar la región cervical dañada. Hoy en día disponemos de dos tipos de implantes protésicos, de tipo fijo o móvil, para el reemplazo del disco intervertebral dañado.
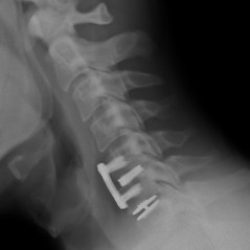
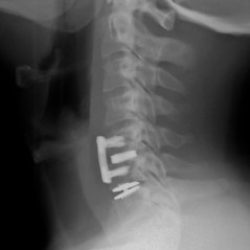
Prótesis cervical móvil - Artroplastia
Se trata de un dispositivo móvil que se coloca entre dos cuerpos vertebrales reemplazando al disco intervertebral dañado y que está diseñado para restituir las funciones de movilidad y sostén del disco original.
Esta técnica está indicada en los casos de hernia discal o discopatía aislada, en la que no existen trastornos artrósicos ni deformidad o inestabilidad asociadas., por lo que se suele reservar para adultos jóvenes, con pocas alteraciones en el resto de las estructuras óseas.
Prótesis cervical fija- Artroplastia
Cuando la clínica dolorosa o la compresión nerviosa son debidas no solo a las alteraciones del disco cervical sino a la presencia de movilidad anormal o alteraciones artrósicas, el tratamiento quirúrgico se fundamenta en la estabilización de la región cervical dañada.
Esta técnica consiste en la sustitución del disco intervertebral por un implante espaciador rígido o un injerto óseo, en ocasiones complementada con placa atornillada para corregir deformidad o dar más solidez a la fijación.
Estas dos técnicas no son incompatibles, pues frecuentemente en un mismo paciente se pueden presentar diferentes grados de afectación en los discos cervicales por las que en un segmento esté indicado la fijación de su disco y sin embargo se pueda preservar la movilidad intervertebral en otro segmento afecto.
Caso clínico de paciente con artroplastia con prótesis móvil en el segmento C6-C7 y artrodesis con implante fijo y placa atornillada a nivel C5-C6. Las RX funcionales de la columna cervical efectuadas en flexión y extensión del cuello muestran la movilidad del segmento C6-C7 y la fijación a nivel C5-C6.
Estenosis de canal cervical
La estenosis del canal cervical es el estrechamiento del conducto vertebral a nivel del cuello, en cuyo interior se aloja la médula espinal.
Por causa habitual de artrosis, hernias discales o por los propios cambios de la edad, este conducto puede estrecharse y comprimir tanto la médula (estenosis central) como los conductos por los que salen los nervios raquídeos (estenosis foraminal).
Algunas personas con estenosis del conducto vertebral pueden no presentar síntomas, pues la estenosis cervical no causa síntomas, a menos que la médula espinal o los nervios estén comprimidos. Otras pueden sufrir dolor, hormigueo, entumecimiento y debilidad muscular.
Es muy habitual que los síntomas se desarrollen gradualmente durantes años, aunque pueden suceder agudizaciones y empeoramientos en relación con accidentes, caídas, esfuerzos, etc:
- Dolor y rigidez cervical, asociada a episodios de mareos y vértigos al girar la cabeza
- Dolor, entumecimiento, pérdida de fuerza o sensibilidad en brazos, manos o piernas
- Problemas de equilibrio y coordinación, dificultad para la marcha
- Problemas de control de esfínteres, incontinencia.
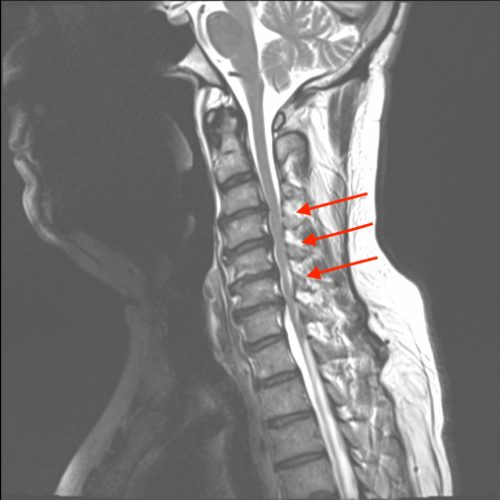
El diagnóstico se basa en el historial y la exploración médica y se confirma con los estudios de Resonancia Magnética o de Tomografía Computorizada TAC-Scan, en donde se visualizan las zonas de estrechamiento tanto de la médula espinal como de los nervios raquídeos.
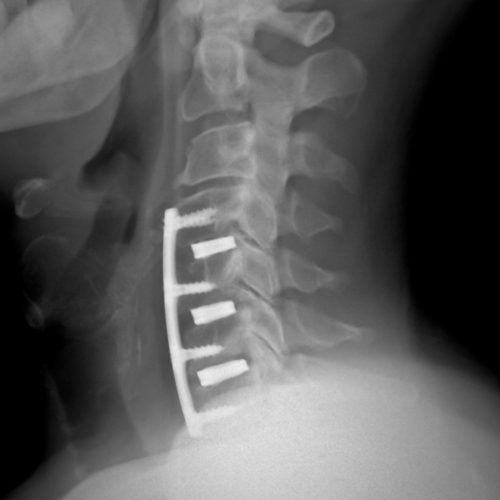
En los casos leves el tratamiento médico y rehabilitador alivia los síntomas y ayuda a mantener la fortaleza y flexibilidad de la columna. Si los síntomas son graves o si el paciente presenta alteraciones neurológicas con pérdida de fuerza o sensibilidad en los miembros superiores o inferiores, el médico debe valorar el tratamiento quirúrgico con el fin de descomprimir las zonas de estenosis de la columna cervical mediante técnicas combinadas de discectomía, artrodesis cervical o laminectomía.
Escoliosis lumbar del adulto
La escoliosis lumbar es una desviación tridimensional del eje vertebral lumbosacro que tiende a progresar con la edad y se asocia muy frecuentemente a cuadros dolorosos e incapacitantes.
De inicio, su tratamiento es conservador mediante rehabilitación, uso de fajas o corsé, y mediación analgésico-antiinflamatoria.
Cuando se agrava, sobre todo a partir de la quinta-sexta década de la vida, en particular en la mujer por los cambios postmenopáusicos, la situación clínica puede llegar a ser muy incapacitante, con dolores difícilmente controlables con medicación, infiltraciones epidurales, etc..
En estos casos el tratamiento quirúrgico de la escoliosis lumbar realinea el eje corporal mediante la mayor corrección posible de la deformidad escoliótica y su estabilización con la fijación-artrodesis vertebral.
Los siguiente TAC del preoperatorio muestran la gravedad de la curva escoliótica y su rigidez constatada al efectuar las RX con inclinación.
El Tac post-operatorio muestra la técnica quirúrgica y la corrección alcanzada.
Las siguientes radiografias muestran la estabilidad y consolidación de la corrección quirúrgica de la escoliosis toracolumbar en el estudio Rx efectuado a los 18 meses postquirúrgicos.
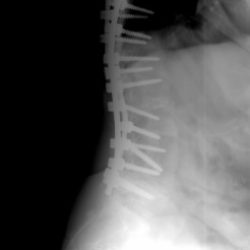
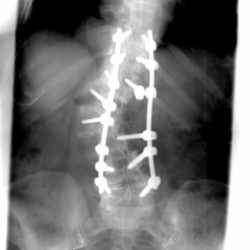
Artrodesis lumbar
La Artrodesis Lumbosacra es un tratamiento quirúrgico indicado en padecimientos incapacitantes severos de la columna lumbosacra como consecuencia de patologías graves que afectan a la estabilidad de los segmentos vertebrales (espondilolistesis, escoliosis, anomalías de transición) o que generan compromiso neurológico por compresión de los nervios raquídeos (estenosis de canal, secuelas de hernias discales).
En la mayoría de los casos se trata de patologías discales (hernias) o degenerativas (estenosis de canal lumbar) que no han respondido satisfactoriamente a múltiples tratamientos sea conservadores, rehabilitadores o quirúrgicos menos agresivos, en las que se hace necesario fijar-artrodesar diferentes segmentos vertebrales con el fin de corregir alineaciones anormales y estabilizar-suprimir el movimiento intervertebral en esos segmentos patológicos.
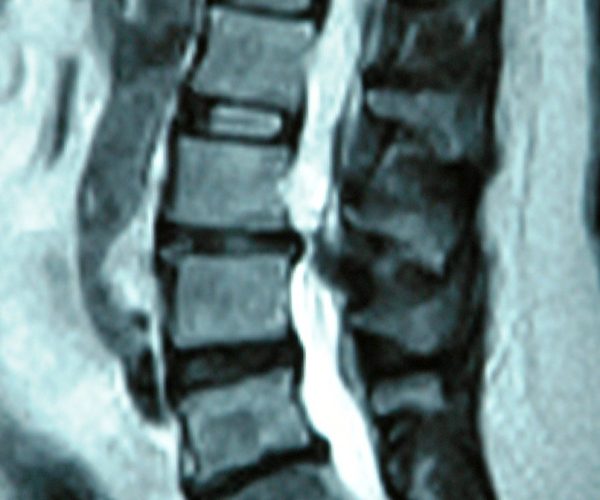
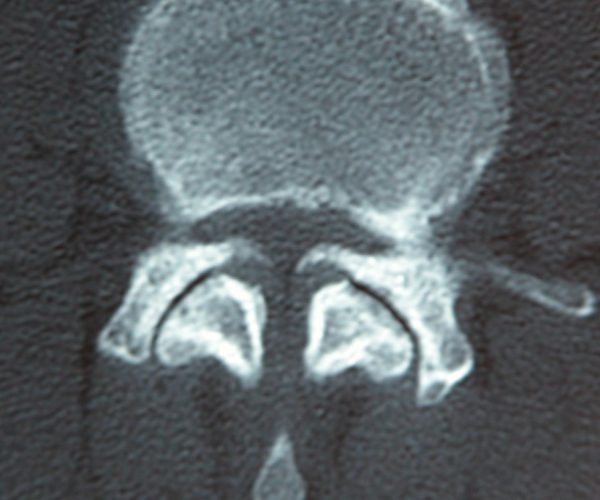
Las indicaciones más habituales son las siguientes:
Fracaso de tratamientos previos de hernia discal lumbar mediante técnicas percutaneas (ozonoterapia, DiscoGel, nucleoplastia) o microdiscectomía.
Inestabilidades vertebrales, sea en pacientes jóvenes con espondilolistesis L5-S1 o en pacientes mayores con espondilolistesis degenerativa L3-L4-L5.
Estenosis de canal lumbar en las que sea preciso asociar una laminectomía descompresiva amplia, y que por lo tanto no haya lugar a efectuar menor cirugía del tipo espaciador interespinoso.
El advenimiento ya en los 60 de la denominada “instrumentación transpedicular”, es decir la unión intervertebral mediante tornillos y barras de los pedículos vertebrales, supuso un adelanto técnico muy importante de cara a conseguir la fijación intervertebral. Se garantiza así la estabilidad suficiente como para que se produzca la el fin último que es la consolidación de la artrodesis, es decir la fusión biológica de los injertos óseos colocados entre las vértebras a nivel posterolateral (entre las apófisis transversa y articulares).
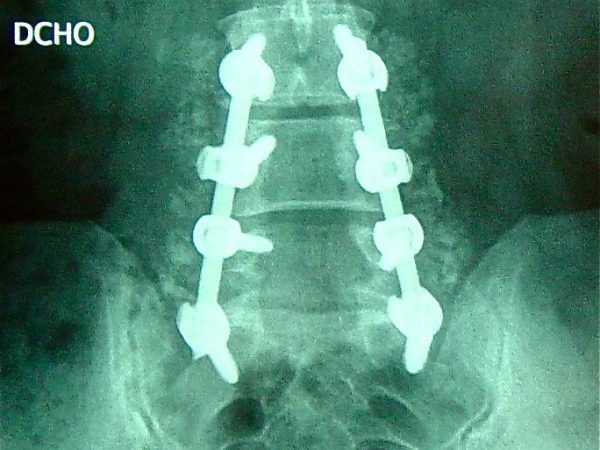

Es necesaria una técnica correcta del atornillado pedicular para no correr el riesgo de producir lesiones radiculares o la pérdida de fijación en el caso de inserciones erroneas por mala dirección o fracturas del pedículo. Así mismo conviene efectuar un TAC de control postoperatorio para verificar la correcta situación de los implantes.
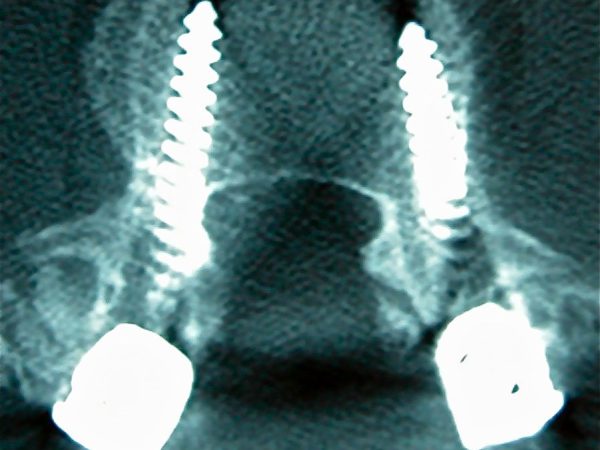
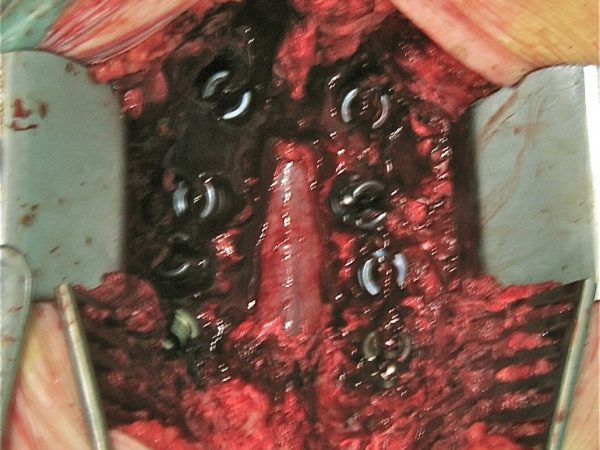
La evolución postoperatoria es larga, no inferior a los 6 meses, y el paciente porta habitualmente un corsé rígido lumbosacro durante los 3 primeros meses, hasta tanto no se observe consolidación progresiva de los injertos óseos en los sucesivos controles Rx.
Fractura - aplastamiento vertebral. Vertebro - Cifoplastia
La vertebroplastia y la cifoplastia son intervenciones mínimamente invasivas que se usan para tratar las fracturas vertebrales por aplastamiento-compresión.
Las fracturas vertebrales suelen producirse por un traumatismo o un esfuerzo de cierta intensidad, aunque si el hueso está debilitado, frecuentemente por osteoporosis, medicación corticoidea o simplemente por la edad, puede fracturarse al cargar un peso o una caída leve.
El diagnóstico se puede realizar con radiología simple (Rayos X) aunque es conveniente efectuar un Tac-Scan o una resonancia magnética para valorar mejor el tipo de fractura, el canal vertebral, el posible compromiso neurológico, etc. y decidir el mejor tratamiento
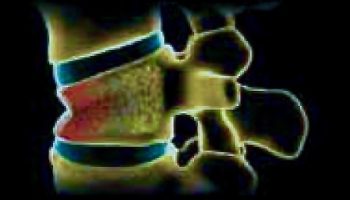


Fracrtura estable del cuerpo vertebral
Cuando la fractura afecta exclusivamente a la zona del cuerpo vertebral produciendo su aplastamiento y no compromete la médula ni los nervios raquídeos, se considera que es de características estables y puede efectuarse tratamiento médico mediante reposo y ortésis tipo faja o corsé que dé soporte a la columna vertebral durante el tiempo de consolidación de la fractura.
No obstante, frecuentemente la evolución no es favorable pues no solo persiste el dolor sino que el hueso fracturado cede y se deforma más, y es en estos casos cuando se debe de valorar la denominada vertebro-cifoplastia.
Habitualmente la vertebroplastía y la cifoplastía se recomiendan después de que el intento de tratamientos menos invasivos, tales como el reposo en cama, un soporte para la espalda o analgésicos hayan resultado inefectivos. La vertebroplastía y la cifoplastía se pueden realizar inmediatamente en pacientes con un dolor problemático que requiere hospitalización, o con condiciones que limitan el reposo en cama y el uso de medicamentos.
¿Cómo es la vertebro - cifoplastia?
Mediante pequeñas incisiones se guía un punzón-trocar hasta el interior de la vértebra fracturada a través del cual se inyecta una mezcla de cemento (similar al utilizado en las prótesis de rodilla o cadera) en la zona de la fractura de manera a fortalecer la vértebra, fusionar los fragmentos y aliviar el dolor.
Con el fin de controlar tanto la vía de acceso como el propio procedimiento, los Dres. García Fantini y de Casas utilizan la navegación intraoperatoria en 3D mediante equipos Zhiem Vario FD y Navegador Stryker, lo que permite utilizar la vía directa transpedicular con riesgo mínimo de dañar estructuras vasculonerviosas de vecindad y reducir la exposición a los RX tanto del paciente como del equipo quirúrgico.
El alivio del dolor vertebral suele ser bastante inmediato, se suele recomendar reposo relativo durante las siguientes 2-3 semanas y evitar esfuerzos durante los siguientes 2-3 meses hasta la completa consolidación ósea.
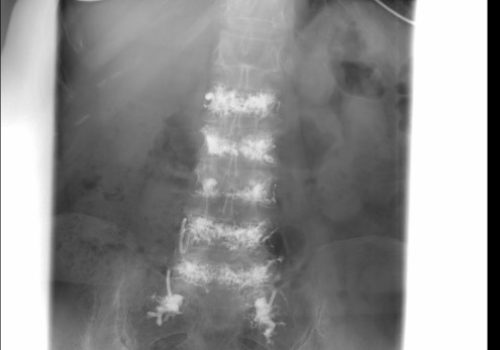
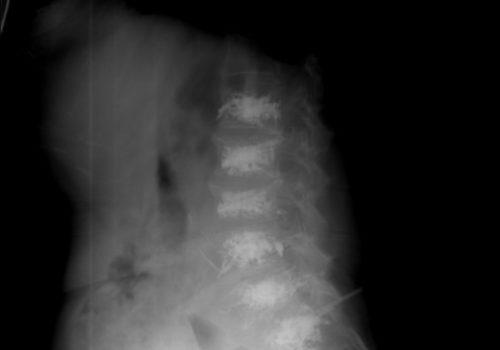
Estenosis de canal lumbar
El dolor lumbar crónico, causado por los cambios artrósicos-degenerativos tanto de los discos intervertebrales como de las articulaciones apofisarias, responde satisfactoriamente en la mayoría de los pacientes a los diferentes tratamientos medicamentosos y rehabilitadores.
Estenosis de Canal Lumbar
En algunos pacientes, la degeneración artrósica de la columna lumbar evoluciona hacia un compromiso progresivo del canal lumbar y una movilidad patológica e inestable de las vértebras, originando la compresión de las raíces nerviosas ciáticas y del saco dural. Se origina así un cuadro ciático con dolor irradiado por los miembros inferiores, en ocasiones con déficit neurológico sensitivo-motor, el cual resulta muy incapacitante y doloroso para la vida diaria del paciente. De manera especial los pacientes refieren dolor progresivo e incluso tener que pararse cada poco cuando van caminando, pues notan que les fallan las piernas. Es la denominada “claudicación neurogénica”, en contraste con la “claudicación vascular” que es un cuadro clínico en cierto modo parecido y conocido como el “curioso de los escaparates” y que está causado por trastornos en la circulación arterial de los miembros inferiores.
Con el fin de tratar la clínica incapacitante derivada de la estenosis del canal lumbar, se han desarrollado varias técnicas quirúrgicas de “no fusión-artrodesis” entre las cuales destacan la estabilización dinámica posterior mediante espaciador interespinoso y el reemplazamiento protésico del disco intervertebral.

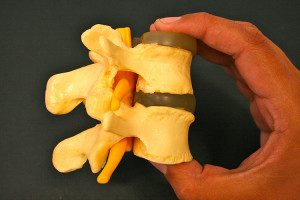
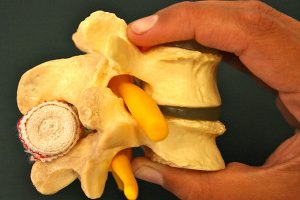
Espaciador Interespinoso
La estabilización dinámica posterior consiste en la implantación de un espaciador interespinoso a uno o varios niveles intervertebrales, el cual tiene por efecto limitar la extensión del segmento vertebral estenótico y aumentar el espacio discal y los conductos, denominados forámenes, a través de los cuales transitan los nervios raquídeos.
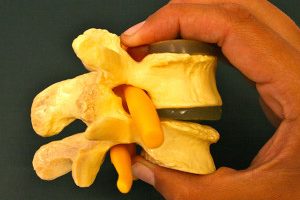
La prótesis discal tiene como objetivo extirpar el disco intervertebral dañado y su remplazamiento mediante un implante que recupera la altura y la movilidad intervertebral. Estas ventajas en principio atractivas se ven contrarrestadas por los riesgos inherentes a la técnica quirúrgica necesaria para la implantación de la prótesis: la necesidad de un abordaje a través del abdomen con riesgo potencial de lesión de vasos sanguíneos aorto-cavo-iliacos, nervios y vísceras abdominales supone un riesgo significativo de complicaciones a tener en cuenta.
En nuestra opinión la estabilización dinámica posterior tiene múltiples ventajas frente a la prótesis discal. Su técnica quirúrgica tiene múltiples ventajas comenzando porque, a diferencia de la prótesis discal, es de ejecución simple y bajo índice de complicaciones: el abordaje quirúrgico es lumbar directo y habitualmente no precisa de apertura del canal raquídeo.
Así mismo no cierra ninguna puerta a cualquier otro tratamiento quirúrgico, su curso postoperatorio es sencillo y los resultados bastantes inmediatos.
En ciertos casos, la implantación de un espaciador ínterespinoso puede iniciar un proceso de rehidratación del espacio discal, contribuyendo además a la recuperación biológica del disco intervertebral degenerado.

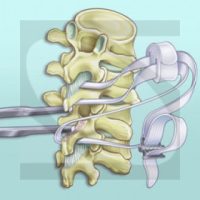
Quiste de Tarlov (quiste perineural)
Los quistes de Tarlov son quistes llenos de líquido cefalorraquídeo que rodean las raíces nerviosas, localizados principalmente en la zona sacra de la columna vertebral. Los pacientes con quistes perineurales presentan dolor en la zona de los nervios afectados por el quiste: dolor lumbosacro con irradiación hacia miembros inferiores y región perineal, debilidad muscular y trastornos sensitivos en periné o miembros inferiores, alteraciones de aparato urinario (vejiga, esfínter) y trastornos sexuales.
No es infrecuente que su proceso diagnóstico sea largo en el tiempo pues estos síntomas son comunes y se prestan a confusión con otros padecimientos de la columna lumbosacra o afecciones genitourinarias, ginecológicas, etc.
El tratamiento tanto médico como quirúrgico depende de los síntomas, del tamaño del quiste y de las repercusiones neurológicas. En casos leves está indicada la medicación analgésico-antiinflamatoria (aines, corticoides, relajantes) y antiepiléptica para el dolor neuropático (gabapentina) y la rehabilitación. Si la evolución es desfavorable, con dolores que no responden a medicación o daño neurológico progresivo, debe valorarse la indicación de tratamiento quirúrgico. Se han publicado múltiples técnicas quirúrgicas que incluyen tanto la aspiración percutánea del quiste guiada por exploración con Tac como la resección microscópica del quiste y su relleno cavitario con fibrina o plastia muscular.
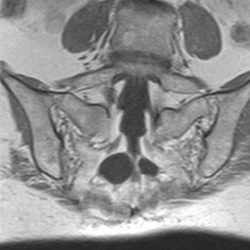
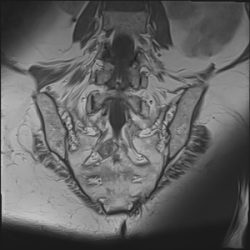
El diagnóstico se basa en la resonancia magnética (RM) y la tomografía computarizada (TAC).


Voluminosos quistes de Tarlov localizados en la segunda raíz sacra, causantes de dolencias urinarias y dolores en región interna de las caderas y muslos.
Ante la nula respuesta a los tratamientos médicos, se indicó el tratamiento quirúrgico por vía de laminectomía sacra efectuando el drenaje y sellado de ambos quistes asociado al relleno cavitario con concentrado autólogo de células mesenquimales y fibrina.
La evolución postoperatoria del paciente fue satisfactoria, con desaparición de la clínica dolorosa y resolución de los problemas urinarios. La Resonancia magnética a los 18 meses confirmó su curación, con relleno-sellado del quiste.
Células madre mesenquimales y médula ósea
La médula ósea (BM) es un tejido de naturaleza esponjosa y funcional que se encuentra en el interior de los huesos, principalmente pelvis, columna vertebral, esternón y huesos largos.
Si bien la función principal de la médula ósea es la regeneración sanguínea o hematopoyesis, actúa también como reservorio de múltiples poblaciones celulares adultas indiferenciadas, incluyendo células mesenquimales (MSC), células madre hematopoyéticas (HSC) y progenitores endoteliales (EPC) (Rennert et al, 2012).
Entre las principales características que definen una célula madre adulta indiferenciada están la capacidad de auto-renovación (capacidad de duplicarse y preservar el estado indiferenciado) y la multipotencialidad, definida como capacidad de diferenciación hacia al menos, un tipo de tejido de la misma capa embrionaria de origen. Generalmente se encuentran en pequeñas cantidades en tejidos del individuo adulto y su principal función en el organismo es el mantenimiento y reparación de los tejidos donde se encuentran (Fortier et al, 2005).
Esta propiedad, junto con el hecho de que su utilización es menos controvertida que el uso de células embrionarias, ha hecho que sean una fuente potencial para la medicina regenerativa de tejidos y órganos.
¿Qué son las células mesenquimales?
Las células mesenquimales (MSC) son un tipo de células madre adultas multipotentes que poseen una gran habilidad de auto-renovación y una alta capacidad de diferenciación hacia tipos celulares principalmente mesodérmicos, incluyendo condrocitos, osteocitos y adipocitos (Dominici et al, 2006; Pittinger et al, 1999). Existen descritas varias fuentes de MSC, entre las cuales están la medula ósea, tejido adiposo, cordón umbilical, fluido amniótico, etc. siendo la BM la fuente más utilizada para el ámbito ortopédico (Veronesi et al, 2013, Hernigou et at, 2013).

Células mesenquimales y concentrado diferencial de la médulaósea (BMC)
El objetivo de concentrar diferencialmente la médula ósea (BMC) es obtener un producto biológico activo para terapia regenerativa, de alta viabilidad y rico en células madre adultas de diferentes linajes (mesenquimales, progenitores hametopoyéticos y endoteliales) y plaquetas con alto potencial regenerador, mitogénico, angiogénico e inmunomodulador
Este potencial terapéutico del BMC ha originado un interés considerable en el tratamiento de diversas patologías, idealmente, donde se prefiera la reparación de las estructuras dañadas con neotejidos de características similares a las originales.
Las aplicaciones más comunes son fracturas no unidas o en pseudoartrosis (Hernigou et al, 2005; Gross et al, 2015, Hendrich et al, 2009; Le Nail et al, 2014), lesiones osteocondrales (Enea et al, 2013; Gianni et al, 2009; Buda et al, 2010) y la consolidación ósea – fusión vertebral espinal (Hart et al, 2014; Johnson, 2014).
El Sistema Concemo® entra dentro del concepto innovador de Células Mínimamente Manipuladas. A diferencia de los procesos donde hay una manipulación sustancial con selección y expansión celular, el sistema Concemo® permite un procesamiento directo (One-Step) del material de partida en la sala de operaciones con el objetivo de obtener un BMC rico en células progenitoras y plaquetas que puede ser trasplantado directamente en un procedimiento operativo (Point-of-Care) mínimamente invasivo sin la necesidad de tener instalaciones acreditadas GMP (Good Manufacturing Practice).
Consejos post-operatorios
Los diferentes tratamientos quirúrgicos de la columna vertebral, además de requerir de controles clínicos y radiológicos, precisan de unos consejos específicos para orientar al paciente en su evolución postoperatoria, en especial acerca de los cuidados de la herida quirúrgica, las actividades recomendadas y los consejos para su movilidad.
Cuidados de la herida:
- Curas locales con antiséptico (por ejemplo Betadine) hasta el 8º-10º día de la intervención.
- En el caso de que la herida se moje al realizar el aseo diario, séquela con ligeros toques con gasas o compresas estériles sin frotar y aplique el antiséptico
- Es normal que sienta cierto picor en la herida durante las primeras semanas
- No exponga la herida al sol y si va a estar al aire, protéjala con filtro solar.
Actividades recomendadas:
- Se recomienda portar el inmovilizador cervical de manera continuada, pudiendo retirarlo por cortos espacios de tiempo para la ducha y aseo personal.
- Limite las actividades a sus necesidades personales y tome precauciones para evitar caídas (objetos por el suelo, escalones, plato de ducha antideslizante).
- Pasear es el mejor ejercicio después de la intervención; utilice zapato o zapatilla siempre cerrado por detrás
- Dar pequeños paseos, de 20- 30 minutos, ayuda a su recuperación y fortalece la musculatura
Evite las cargas / los esfuerzos que repercutan en la columna:
- Procure no flexionar la columna y evite los movimientos de torsión
- No levante pesos de más de 2-3 kilos; no levante a sus niños, ni cargue con bolsas
- No conduzca vehículos; puede desplazarse en el asiento del copiloto
- Suba y baje las escaleras apoyándose en la barandilla o del brazo de una persona, y siempre apoyando los dos pies en cada escalón.
No fume: el tabaco afecta a la cicatrización de los tejidos y en especial a la consolidación de la fusión y artrodesis de los huesos.
Cuidados de la herida:
- Curas locales con antiséptico (por ejemplo Betadine) hasta el 8º-10º día de la intervención.
- En el caso de que la herida se moje al realizar el aseo diario, séquela con ligeros toques con gasas o compresas estériles sin frotar y aplique el antiséptico
- Es normal que sienta cierto picor en la herida durante las primeras semanas
- No exponga la herida al sol y si va a estar al aire, protéjala con filtro solar.
Actividades recomendadas:
- Limite las actividades a sus necesidades personales y tome precauciones para evitar caídas (objetos por el suelo, escalones, plato de ducha antideslizante).
- Portar la faja/corsé mientras permanezca en posición vertical o sentado; puede abstenerse de usarlo durante un corto período de tiempo, por ejemplo cuando se levante al baño por la noche.
- Pasear es el mejor ejercicio después de la intervención; utilice zapato o zapatilla siempre cerrado por detrás
- Dar pequeños paseos, de 20- 30 minutos, ayuda a su recuperación y fortalece la musculatura
- No permanezca sentado más de 40-45 minutos; puede sentir más dolor e incomodidad; levántese y pasee o acuéstese
- Sentarse siempre en silla con brazos, dura, recta y alta; no sillón ni sofá.
- Debe reposar en cama una hora por la mañana y otra hora por la tarde
Evite las cargas / los esfuerzos que repercutan en la columna:
- Procure no flexionar la columna y evite los movimientos de torsión
- No levante pesos de más de 2-3 kilos; no levante a sus niños, ni cargue con bolsas
- No conduzca vehículos; puede desplazarse en el asiento del copiloto
- Suba y baje las escaleras apoyándose en la barandilla o del brazo de una persona, y siempre apoyando los dos pies en cada escalón.
No fume: el tabaco afecta a la cicatrización de los tejidos y en especial a la consolidación de la fusión – artrodesis de los huesos.
Cuidados de la herida:
- Curas locales con antiséptico (por ejemplo Betadine) hasta el 8º-10º día de la intervención.
- En el caso de que la herida se moje al realizar el aseo diario, séquela con ligeros toques con gasas o compresas estériles sin frotar y aplique el antiséptico
- Es normal que sienta cierto picor en la herida durante las primeras semanas
- No exponga la herida al sol y si va a estar al aire, protéjala con filtro solar.
Actividades recomendadas:
- Se recomienda la movilización suave del cuello, manteniendo correcta postura corporal
- Portar el inmovilizador cervical según confort
- Limite las actividades a sus necesidades personales y tome precauciones para evitar caídas (objetos por el suelo, escalones, plato de ducha antideslizante).
- Pasear es el mejor ejercicio después de la intervención; utilice zapato o zapatilla siempre cerrado por detrás; porte el inmovilizador cervical si sale a la calle.
- Dar pequeños paseos, de 20- 30 minutos, ayuda a su recuperación y fortalece la musculatura
Evite las cargas / los esfuerzos / las tensiones que repercutan en la columna:
- No levante pesos de más de 2-3 kilos; no levante a sus niños, ni cargue con bolsas
- No conduzca vehículos; puede desplazarse en el asiento del copiloto y portando el inmovilizador cervical
- Evite los ambientes ruidosos y las corrientes de aire
- Suba y baje las escaleras apoyándose en la barandilla o del brazo de una persona, y siempre apoyando los dos pies en cada escalón.
No fume: el tabaco afecta a la cicatrización de los tejidos y en especial a la fijación ósea de los componentes de la prótesis cervical.
Cuidados de la herida:
- Curas locales con antiséptico (por ejemplo Betadine) hasta el 8º-10º día de la intervención.
- En el caso de que la herida se moje al realizar el aseo diario, séquela con ligeros toques con gasas o compresas estériles sin frotar y aplique el antiséptico.
- Es normal que sienta cierto picor en la herida durante las primeras semanas
Actividades recomendadas:
- Limite las actividades a sus necesidades personales y tome precauciones para evitar caídas (objetos por el suelo, escalones, plato de ducha antideslizante).
- Pasear es el mejor ejercicio después de la intervención; utilice zapato o zapatilla siempre cerrado por detrás.
- Dar pequeños paseos, de 20- 30 minutos, ayuda a su recuperación y fortalece la musculatura.
- No permanezca sentado más de 40-45 minutos; puede sentir más dolor e incomodidad; levántese y pasee o acuéstese
- Sentarse siempre en silla con brazos, dura, recta y alta; no sillón ni sofá.
- Debe reposar en cama al menos una hora por la mañana y otra hora por la tarde
Evite las cargas / los esfuerzos que repercutan en la columna:
- Procure no flexionar la columna y evite los movimientos de torsión
- No levante pesos de más de 2-3 kilos; no levante a sus niños, ni cargue con bolsas
- No conduzca vehículos; puede desplazarse en el asiento del copiloto.
- Suba y baje las escaleras apoyándose en la barandilla o del brazo de una persona, y siempre apoyando los dos pies en cada escalón.
No fume: El tabaco afecta a la cicatrización de los tejidos, en particular de las estructuras meníngeas, como a la consolidación de la fusión–artrodesis de los huesos.
Cuidados de la herida:
- Curas locales con antiséptico (por ejemplo Betadine) hasta el 8º-10º día de la intervención.
- En el caso de que la herida se moje al realizar el aseo diario, séquela con ligeros toques con gasas o compresas estériles sin frotar y aplique el antiséptico.
- Es normal que sienta cierto picor en la herida durante las primeras semanas
- No exponga la herida al sol y si va a estar al aire, protéjala con filtro solar.
Actividades recomendadas:
- Limite las actividades a sus necesidades personales y tome precauciones para evitar caídas (objetos por el suelo, escalones, plato de ducha antideslizante).
- Portar la faja/corsé mientras permanezca en posición vertical o sentado; puede abstenerse de usarlo durante un corto período de tiempo, por ejemplo cuando se levante al baño por la noche.
- Pasear es el mejor ejercicio después de la intervención; utilice zapato o zapatilla siempre cerrado por detrás
- Dar pequeños paseos, de 20- 30 minutos, ayuda a su recuperación y fortalece la musculatura.
- No permanezca sentado más de 40-45 minutos; puede sentir más dolor e incomodidad; levántese y pasee o acuéstese
- Sentarse siempre en silla con brazos, dura, recta y alta; no sillón ni sofá.
- Debe reposar en cama una hora por la mañana y otra hora por la tarde.
Evite las cargas / los esfuerzos que repercutan en la columna:
- Procure no flexionar la columna y evite los movimientos de torsión
- No levante pesos de más de 2-3 kilos; no levante a sus niños, ni cargue con bolsas
- No conduzca vehículos; puede desplazarse en el asiento del copiloto
- Suba y baje las escaleras apoyándose en la barandilla o del brazo de una persona, y siempre apoyando los dos pies en cada escalón.
No fume: El tabaco afecta a la cicatrización de los tejidos, en particular de las estructuras meníngeas, como a la consolidación de la fusión–artrodesis de los huesos.
Cuidados de la herida:
- Curas locales con antiséptico (por ejemplo Betadine) hasta el 8º-10º día de la intervención
- En el caso de que la herida se moje al realizar el aseo diario, séquela con ligeros toques con gasas o compresas estériles sin frotar y aplique el antiséptico
- Es normal que sienta cierto picor en la herida durante las primeras semanas
- Retirada de las suturas-grapas de cierre a los 10 – 14 días de la intervención
- No exponga la herida al sol y si va a estar al aire, protéjala con filtro solar.
Actividades recomendadas:
- Limite las actividades a sus necesidades personales y tome precauciones para evitar caídas (objetos por el suelo, escalones, plato de ducha antideslizante).
- Portar la faja/corsé mientras permanezca en posición vertical o sentado; puede abstenerse de usarlo durante un corto período de tiempo, por ejemplo cuando se levante al baño por la noche.
- Pasear es el mejor ejercicio después de la intervención; utilice zapato o zapatilla siempre cerrado por detrás
- Dar pequeños paseos, de 20- 30 minutos, ayuda a su recuperación y fortalece la musculatura
- No permanezca sentado más de 40-45 minutos; puede sentir más dolor e incomodidad; levántese y pasee o acuéstese
- Sentarse siempre en silla con brazos, dura, recta y alta; no sillón ni sofá.
- Debe reposar en cama una hora por la mañana y otra hora por la tarde.
Evite las cargas / los esfuerzos que repercutan en la columna:
- Procure no flexionar la columna y evite los movimientos de torsión.
- No levante pesos de más de 2-3 kilos; no levante a sus niños, ni cargue con bolsas.
- No conduzca vehículos; puede desplazarse en el asiento del copiloto.
- Suba y baje las escaleras apoyándose en la barandilla o del brazo de una persona, y siempre apoyando los dos pies en cada escalón.
No fume: El tabaco afecta a la cicatrización de los tejidos, en particular de las estructuras meníngeas, como a la consolidación de la fusión–artrodesis de los huesos.
