Cirugía Rodilla
Rotura del ligamento cruzado anterior (LCA)
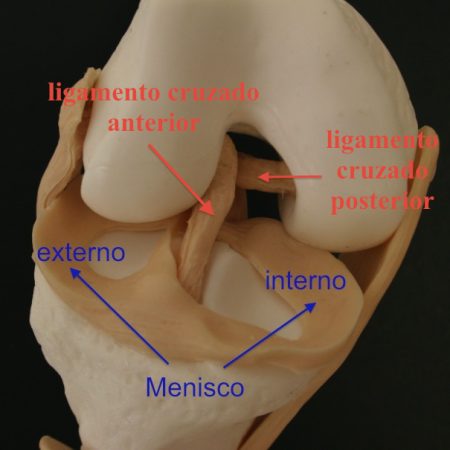
La rodilla es esencialmente una articulación en bisagra, en donde el extremo distal del fémur (los cóndilos femorales) se une con la parte superior de la tibia (la meseta tibial). Esta unión se realiza mediante la cápsula articular, que está reforzada por estructuras ligamentosas (2 ligamentos colaterales y 2 ligamentos cruzados) en cuyo interior están los meniscos (interno y externo).
La función básica de los ligamentos es dar estabilidad y controlar la armonía del movimiento del fémur sobre la tibia; los meniscos se encargan de amortiguar la transmisión de cargas y ayudan en el control rotacional y la estabilidad.
Las lesiones del LCA se producen cuando la rodilla sufre una sobrecarga extrema tal como en un giro brusco con pie apoyado, caida sin control o se extiende demasiado la articulación en cualquier dirección.
Es por ello que las roturas del LCA se asocian frecuentemente a otras lesiones, como por ejemplo la denominada “Triada infeliz” en donde el LCA se desgarra al mismo tiempo que el ligamento colateral medial y el menisco interno, frecuente en futbolistas y esquiadores.
Giro rodilla
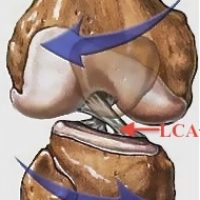
Giro y rotura
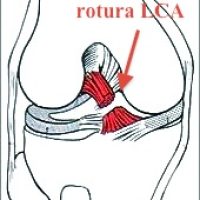
Rotura del LCA
Tratamiento
Hoy en día en la mayoría de los casos se recomienda la reconstrucción del LCA por muchos motivos. El primero porque está comprobado que la rodilla empieza a alterarse biomecanicamente, con episodios de subluxación sobre todo si se practica deporte o trabajos activos, los cuales progresivamente van dañando los meniscos y cartílagos, y en su evolución originan cambios artrósicos. En segundo lugar porque las técnicas quirúrgicas son cada vez más fiables y menos agresivas, alcanzando tasas elevadas de buenos resultados.
Ahora bien, el tratamiento conservador-rehabilitador y portar una rodillera protectora puede estar indicado y ser exitoso en personas con roturas aisladas del LCA, con indemnidad de los meniscos, dispuestas a modificar su nivel de actividad y por lo tanto a disminuir el nivel de solicitud biomecánica de la rodilla.
El tratamiento quirúrgico de la rotura del LCA consiste normalmente en la reconstrucción mediante una plastia tendinosa, esto es la sustitución del ligamento lesionado mediante un injerto de tejido tendinoso con el fin de reproducir su anatomía y función biomecánica.
Las técnicas quirúrgicas son múltiples y las más extendidas actualmente son las plastias autólogas (provenientes del propio paciente) por su excelente biocompatibilidad, disponibilidad inmediata durante la cirugía y sin riesgo de enfermedades transmisibles (hepatitis, HIV).
Las plastias autólogas más usadas en la actualidad son las obtenidas sea de los tendones de la pata de ganso en forma de cordones (semitendinoso y recto interno) o sea del tercio central del tendón rotuliano con sus fragmentos óseos.
Es importante que la técnica quirúrgica sea anatómica con el fin de que el injerto tendinoso reproduzca la función del LCA. La plastia debe fijarse en los puntos isométricos de fémur y tibia, de manera a estabilizar la rodilla y permitir ya desde el primer día que el paciente inicie la recuperación postoperatoria.
Diagnóstico
La rotura del LCA se sospecha clínicamente y se confirma mediante exploración física (maniobras de cajón y pivot shift) y estudio de resonancia.
Rehabilitación de la reparación del LCA
Con independencia de otros factores (lesiones meniscales, condrales, ligamentos colaterales o fracturas asociadas), la propia biología del injerto tendinoso impone unos plazos biológicos y se distinguen dos fases temporales. La primera que dura hasta las 6 semanas, pues es el tiempo estimado en que se va a producir la revascularización y fijación biológica de la plastia tendinosa, y por ello todo ejercicio o carga debe ser controlado y efectuarse en cadena cerrada. La segunda a partir de las 6ª semana con potenciación muscular progresiva, ganancia de movilidad y propiocepción.
Durante esta fase está prohibido el ejercicio isotónico de cuadriceps (banco de cuadriceps) ya que puede originar subluxación anterior de la tibia y desestabilizar la plastia
1ª semana: posición de extensión completa de la rodilla; ejercicios isométricos de extensión de la rodilla; movimientos pasivos de flexión de la rodilla hasta los 90º con talón apoyado; aplicación de frío local durante 1/2 hora cada 2-3 horas; carga parcial con muletas
2ª-3ª semana: a lo anterior, se añade los ejercicos activos de flexión de la rodilla y el aumento de carga corporal si se tolera, con ayuda de muletas; contracciones concéntricas de los músculos isquiotibiales; a partir de la retirada de las suturas, aplicar masaje rotuliano.
3ª-6ª semana: a lo anterior, se añade ejercicios activos de flexión de la rodilla hasta los 120º; iniciar bicicleta estática; deambulación con carga progresiva total y abandono de 1 de los bastones ingleses; ejercicios isométricos de cuadriceps tanto en extensión como en sentadilla; ejercicios en cadena cinética cerrada de cuadriceps e isquiotibiales
Sus objetivos son alcanzar la movilidad completa de la rodilla, aumentar la fuerza muscular y desarrollar la coordinación neuromuscular.
Abandono progresivo de los bastones, con carga completa y gradualmente se puede volver a correr en línea recta a partir del 3º mes y se inician ejercios en escalones laterales.
El control neuromuscular y propiocepción se fomenta con los ejercicios en plataformas inestables, empezando por las de un solo eje en sedestación y posteriormente con dos ejes de inestabilidad.
La práctica deportiva suave puede reiniciarse a partir del 4º mes, evitando los giros, aceleraciones y contactos, progresando hasta los 6 meses según intensidad.
